Всем известна метафора: сердце – это насос, который транспортирует кровь в нашем организме. Однако даже самый мощный насос иногда дает сбои. Аритмия – заболевание (врожденное или приобретенное), обусловленное нарушением проводимости миокарда, ритмичности и частоты его сокращений. Дыхательная аритмия у детей – явление распространенное и не такое уж безобидное, каким может казаться. Острые нарушения сердечной гемодинамики угрожают жизни ребенка и требуют медицинской помощи.

Специалисты выделяют периоды развития, когда в пиковые моменты интенсивного роста может проявиться аритмия у ребенка:
- «грудничковый» период (4 — 8 месяцев);
- возраст 4-5 лет;
- 7-8-летний период;
- подростковый возраст.
Виды
По своей значимости детская аритмия может быть:
- функциональной – временные нарушения сердечного ритма, вызванные незначительными изменениями в работе нервной, эндокринной системы.
- органической – постоянно повторяющейся, влияющей на самочувствие ребенка в связи с пораженным миокардом, и требующей лечения.
В современной кардиологии принято разделять аритмии на 4 группы:
- Изменение автоматизма миокарда вызывает синусовую аритмию, брадиаритмию и тахиаритмию у детей.
- Аритмия, возникающая в результате нарушения возбудимости миокарда (детская экстрасистолия, пара-, непараксизмальная тахикардия и мерцательная аритмия у детей).
- Возникшие проблемы сердечной проводимости, которые являются причиной блокады.
- Комбинированные виды аритмии.
Синусовая
Самая распространенная разновидность нарушения ритма сердца у детей. Состояние, при котором интервалы между ударами сердца становятся разными. При этом нарушении общая частота сердечных сокращений за 1 минуту увеличивается (тахиаритмия) или же уменьшается – брадиаритмия у детей. Также частота ударов может оставаться без изменений. Обычно дети не чувствуют дискомфорта, иногда жалуются на беспричинное учащенное сердцебиение.
Тахиаритмия
Это патологическое состояние, при котором сердце делает до 80 сокращений за минуту. При физической нагрузке оно наполняется кровью не в полном объеме, что сказывается на работе миокарда и других систем в организме. Это чревато ишемией или инфарктом миокарда.
Брадиаритмия
Состояние, при котором частота сердечных сокращений достигает меньше 60 ударов в минуту. На работе желудочков, предсердий это не сказывается. Умеренная брадиаритмия никак себя не выдает, а вот выраженная – заявит о себе головокружением, одышкой, болями в сердце или потерей сознания, что может повлиять на метаболические процессы в организме.
При слабо выраженных формах синусовой аритмии врачи могут рекомендовать поддерживающую терапию в виде витаминов и периодический осмотр кардиологом, чтобы не упустить момент, когда детская аритмия может перейти из дыхательной в недыхательную.
Если родители заметили изменения во внешнем виде малыша (излишнюю бледность, посинение носогубного треугольника) или поведении (вялость, головокружение, утомляемость) — необходимо срочно обратиться к врачу и начать терапию.
Дыхательная
Разновидность синусовой аритмии, связанная с проблемами дыхания, называется дыхательной аритмией. Она не вызывает затрудненного перекачивания крови сердцем, поэтому неопасна. Иногда дыхательную аритмию у детей объясняют тем, что когда малыш вдыхает воздух, количество сокращений в сердце увеличивается, а когда выдыхает – уменьшается. Родители, приложив ухо к грудной клетке ребенка, могут и сами услышать эти изменения. Это естественное состояние, не требующее лечения. Иногда нарушение может быть ложным, когда перед ЭКГ ребенок пробежался, а затем сразу зашел в прохладное помещение для обследования.
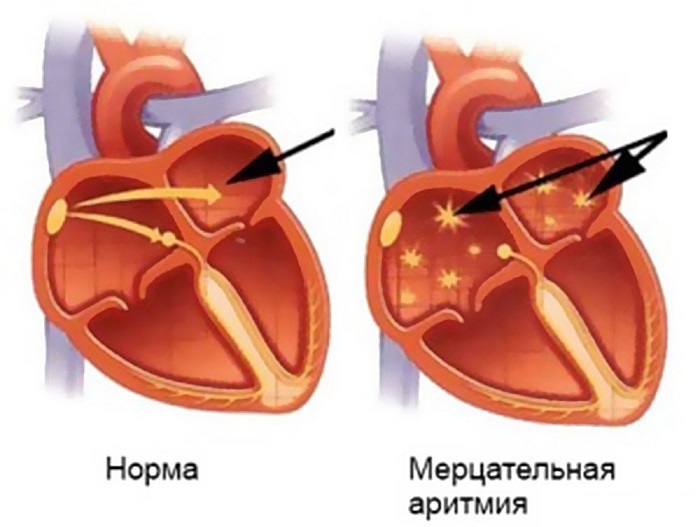
Мерцательная
Это редкая аномалия, причина которой — хаотичное сокращение/подергивание мышц предсердий или желудочков. Причины ее появления связаны с серьезными сердечными заболеваниями. Имеет приступообразный характер, когда сердце, как в бреду, начинает быстро сокращаться, при этом не обеспечивая в полном объеме все органы кровью. В таком случае ребенка срочно необходимо реанимировать.
Миграция водителя ритма
Патологическое состояние, при котором источник распространения ритма находится не традиционно в синусовом узле, а в другом месте или постоянно меняет свою локацию, называется миграцией водителя ритма. Подобные изменения вызваны органическими или функциональными факторами. Такую аритмию лечить нет необходимости. Показано проведение ЭКГ (1 раз в 3 месяца) под наблюдением кардиолога.
Экстрасистолия
Эта аритмичная патология встречается в 50% случаев. У здорового человека внеочередные сокращения сердца (экстрасистолы) могут наблюдаться в течение дня до 200 раз. Сокращения, возникающие намного чаще, называются экстрасистолией. Диагностируют болезнь на основании ЭКГ. Ребенок при этом может чувствовать толчки в области грудной клетки.
Функциональная экстрасистолия не требует лечения. Однако необходимо исключить причины ее появления (очаги инфекции, возможную дистонию, эндокринные нарушения). Специального наблюдения требует экстрасистолия органического происхождения, которая может вызвать внезапную остановку сердца («замирание»).
Большинство видов аритмии не опасны жизни ребенка. Однако некоторые из них провоцируют кардиомиопатию и сердечную недостаточность.
Пароксизмальная тахикардия
Выраженная патология, при которой частота сердечных сокращений в 2-3 раза выше нормы. Она носит приступообразный характер (от нескольких секунд до нескольких дней). Сердце не справляется с новой нагрузкой, поэтому выталкивает назад малое количество крови. Симптомы: потеря сознания, головокружение, слабость, бледная кожа, из-за неправильного кровообращения понижается артериальное давление.
В случае внезапного приступа врачи дают родителям рекомендации давить на глазные яблоки ребенка в течение 2-3 секунд. Также эффективен метод, когда больной напрягается, закрывает рот, а кто-то зажимает ему нос пальцами. Если это не помогло — необходимо вызвать «скорую помощь».
Блокады
Выделяют органические и функциональные блокады. Например, блокада пучка Гисса — вариант нормы. Блокада, при которой сердце не сокращается 1-2 минуты из-за отсутствия сигнала, требует медицинской помощи, иначе это может закончиться летально. Приступы случаются внезапно ночью, имеют выраженную клиническую картину (посинение, бледность, отсутствие сердцебиения, судороги). Зачастую такому больному необходим кардиостимулятор.
Признаки
Клинические симптомы, указывающие на проблемы с ритмом работы сердца у ребенка, должны насторожить родителей. Однако около 50% случаев обнаружения у ребенка проблем сердечного ритма – неожиданны из-за отсутствия выраженной симптоматики. Совсем маленький ребенок еще не может рассказать, что его тревожит.
О наличии проблем сердечного ритма грудничка сигнализируют: одышка, бледность кожных покровов, вялое состояние, отказ от еды, прерывистый сон ночью. У детей старшего возраста могут отмечаться такие симптомы: потеря сознания, судороги, быстрая утомляемость, головокружение, низкое артериальное давление.
Первопричины
Причины, провоцирующие сбои в сердечном ритме, – многочисленные. Среди них:
- перенесенные инфекционные заболевания;
- дисбаланс микроэлементов в миокарде;
- врожденные сердечные аномалии;
- вегето-сосудистая дистония;
- неадекватные физические нагрузки.
Синусовую аритмию диагностируют у детей с энцефалопатией, внутричерепным давлением, рахитом. Полные дети в период бурного роста организма (6-7, 9-10 лет) тоже составляют группу риска.
Аритмия у спортсменов
Часто родители детей, профессионально занимающихся спортом, беспокоятся о том, не вреден ли спорт для ребенка, есть ли какие-нибудь рекомендации для спортсменов, страдающих аритмией.
Специалисты единогласны в этих вопросах. Если у ребенка есть предрасположенность к сбоям сердечного ритма, их может вызвать любая физическая нагрузка. Спортивные нагрузки не противопоказаны, когда выявленная дыхательная аритмия не отражается на общем состоянии. При этом каждые 3 месяца ребенка необходимо обследовать (посещать детского кардиолога, проводить электрокардиографию, холтеровское мониторирование). Занятия ограничиваются в случае недыхательной аритмии.
Диагностика
Диагноз «аритмия» можно поставить, проведя ЭКГ. Если аритмия у ребенка выраженная, влияет на работу сердца, необходима консультация кардиолога и проведение УЗИ, суточного мониторирования ритма. В случае частых обмороков, чтобы исключить эпилепсию, рекомендуются электрофизиологическое обследование и консультация у невропатолога. Нагрузочные тесты помогают выявить скрытые нарушения сердечного ритма. В детской кардиологии популярны атропиновая и калий-обзидановая фармакологические пробы.
Родители могут заподозрить у своего ребенка проблемы, оценив пульс с учетом возрастных норм, приведенных в таблице.
| Возраст | ЧСС (уд/мин) |
| Новорожденный | 140 |
| 1 год | 120 |
| 5 лет | 100 |
| 10 лет | 90 |
| Подростковый возраст | 60-80 |
Доврачебная помощь
- Успокоить больного, уложить или усадить.
- Дать подышать свежим воздухом (открыть форточку или балкон).
- Детей до 1 года перевернуть головой вниз, старшим детям – помочь встать вниз головой.
- Попросить ребенка на 10 — 15 секунд задержать дыхание, а потом прокашляться. При этом на подбородок нужно положить что-то холодное или окунуть ребенка лицом в холодную воду.
- Нажать на корень языка и сделать массаж в районе солнечного сплетения.
Терапия
Существует 2 подхода к лечению аритмии:
- хирургическое вмешательство (консервативное);
- медикаментозное
Медикаментозное лечение может быть экстренным и хроническим. Желудочковая тахикардия и брадиаритмия чреваты внезапной остановкой сердца, и в этих случаях необходимо экстренное лечение препаратами.
Хроническое медикаментозное лечение проводится в 3 направлениях:
- Для нормализации электролитного баланса (магний В6, «Панангин»).
- Противоаритмическое («Новокаинамид»).
- Поддерживающие («Рибоксин», витаминные комплексы).
Профилактика
Рекомендации детских кардиологов для поддержки правильной работы сердца:
- Выполнение утренней зарядки.
- Частые игры и прогулки на свежем воздухе.
- Соблюдение режима дня, полноценное питание.
- Занятия спортом.
- Строгое соблюдение постельного режима при ОРВИ во избежание осложнений.
- Посещение стоматолога, правильный уход за зубами, чтобы избежать кариеса.
Причины аритмии у ребенка — разнообразные. Помочь в борьбе с детской аритмией могут своевременное выявление и дальнейшее исключение провоцирующих факторов, профилактические мероприятия и периодические обследования.


