Тахикардия — учащение сердцебиения, являющееся симптомом заболевания или физиологического состояния. В норме частота сердечных сокращений равна:
- у плода 6 — 8 недель — 110 — 130 ударов в минуту, к 12 неделям увеличивается до 170 — 190, а затем уменьшается до 140 — 160;
- у новорождённых — 140 — 160 ударов в минуту;
- у грудничков 6 месяцев — 130 — 135, 1 года — 120 — 125;
- у детей 1 — 2 лет — до 110 — 115;
- 2 — 3 лет — 105 — 110;
- 3 — 5 лет — 100 — 105;
- 5 — 8 лет — 90 — 100;
- 8 — 10 лет — 80 — 85;
- 10 — 12 лет и старше — 70 — 75.
Учащением признаётся превышение возрастной нормы. Диагностируется одно из четырёх: мерцательная аритмия, пароксизмальная, непароксизмальная или синусовая тахикардия у детей. Лечение назначают только после выявления причины нарушения.

Синусовая
В нашем сердце находится особый пучок сердечно-мышечной ткани 10 — 20 х 3 — 5 мм, который называется синусовый узел. Эти клетки производят, а затем проводят электрические импульсы, запуская мышцы сердца. Задаются нормальный (синусовый) ритм и частота.
Синусовая тахикардия — увеличение частоты сердцебиения на 10 — 60% от нормы. Различают три степени.
- Умеренная — сердцебиение учащается на 10 — 20%.
- Средняя — на 20 — 40%.
- Выраженная — 40 — 60%.
Симптомы появляются:
- в норме при физической или эмоциональной нагрузке (например, при страхе, перегреве, плотном обеде, беге, обезвоживании). Проходят самостоятельно после отдыха через 3 — 5 минут, не нанося вред здоровью ребёнка;
- при нарушениях работы синусового узла. Различают экстракардиальную и кардиальную тахикардию.
Умеренную степень дети переносят достаточно хорошо, не проявляя беспокойства. Симптомы приступа второй и третей степени:
- боли в области сердца;
- головокружения;
- учащение дыхания, одышка;
- повышенная потливость;
- вялость;
- побледнение или покраснение.
Синусовая тахикардия у детей, длящаяся более суток, может вызвать сердечную недостаточность.
Экстракардиальная
Причины экстракардиального учащения сердцебиения:
- повышение температуры тела ребёнка;
- ацидоз;
- низкое содержание сахара (гипогликемия) или кислорода (гипоксемия) в крови;
- феохромоцитома, тиреотоксикоз, нейротоксикоз;
- превышение принимаемой дозы определённых медикаментов («Адреналина», «Изадрина», «Эуфиллина», «Атропина», «Тербуталина»).
Особенность приступа — умеренное учащение сердцебиения в спокойном состоянии и сильное увеличение количества сокращений при нагрузке. При этом нарушений в сердечной мышце нет.
Кардиальная
Причины кардиальной синусовой тахикардии — поражения сердечной мышцы разной природы:
- воспалительной (миокардит, эндокардит, перикардит);
- ишемически-некротической (ИБС, инфаркт миокарда);
- идеопатических кардиомиопатий;
- миокардиодистрофий, миокардиосклероза;
- гипер- и гипокалимий, гипомагниемий;
- врождённых или приобретённых пороков сердца.
Предсердная экстрасистолия является причиной появления синусовой тахикардии.
Пароксизмальная
Пароксизмальная тахикардия у детей бывает суправентрикулярной и желудочковой, различаясь зоной поражения. Приступ характеризуется непредвиденным началом, значительным учащением сердечных сокращений и неожиданным прекращением. Длительность колеблется от нескольких секунд или часов до нескольких суток.
Суправентрикулярная
К появлению суправентрикулярного вида тахикардии предрасполагают:
- патологии беременности или родов, при которых поражается центральная нервная система и возникает гидроцефальный синдром;
- инфекции (ОРВИ, пневмония);
- манипуляции на сердце (катетеризация, ангиокардиография, операции) или травмы;
- стрессы, умственные, эмоциональные и физические перегрузки;
- повышение температуры тела;
- бесконтрольный приём препаратов некоторых групп (гликозидов, симпатомиметиков);
- врождённые или приобретённые кардиты, фиброэластоз, идиопатические кардиомиопатии, пороки сердца.
Симптомы приступа:
- болевые ощущения в груди и ниже рёбер;
- головокружения и обмороки;
- учащение дыхания, одышка, кашель;
- повышенная потливость;
- тошнота;
- вялость, слабость, капризность;
- побледнение или покраснение;
- нарушение сна.
У маленького ребёнка наблюдаются:
- беспокойство во время сна;
- отказ от еды;
- иногда судороги.
Желудочковая
Желудочковая тахикардия в детском возрасте возникает нечасто, однако может привести к внезапной смерти. Данный вид характеризуется минимум тремя проходящими друг за другом комплексами частотой 100 — 250 ударов в минуту. Установлено, что к приступам предрасположены дети с гиперсимпатикотонией.
Такое заболевание возникает по следующим причинам:
- установка внутрижелудочковых катетеров и другие операции;
- нарушение метаболизма (недостаток калия, кальция или магния в крови);
- медикаменты некоторых групп (дигоксин, антиаритмики);
- воспаления в миокарде (миокардит, кардиомиалгия);
- наследственность (врождённый синдром удлинённого QT, мышечные дистрофии, амиотрофии);
- порок сердца;
- опухоли;
- системные заболевания (ревматоидный артрит).

Непароксизмальная
Непароксизмальная (или хроническая) тахикардия в детском возрасте встречается часто. Приступ начинается и заканчивается постепенно, продолжается в течение нескольких месяцев или лет. Частота биения сердца находится в пределах 100 — 180 ударов в минуту. Практически не лечится антиаритмиками.
К появлению желудочковой тахикардии у ребёнка приводят:
- особенности анатомии и физиологии сердечно-сосудистой системы;
- органические поражения сердца (болезни);
- психологические травмы различной природы;
- тяжёлые роды.
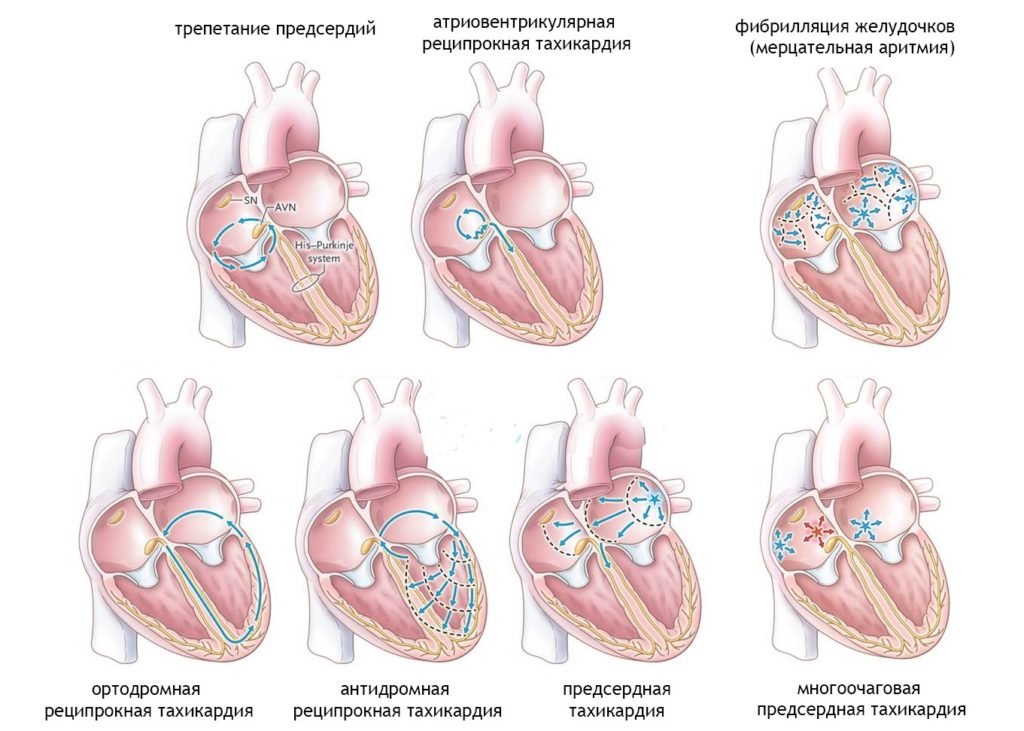
Мерцательная аритмия
Мерцательная аритмия подразделяется на фибрилляцию и трепетание предсердий. Первая отличается хаотичностью ритма со значительным повышением частоты сердечных сокращений до 350 — 600 ударов в минуту. При второй сохраняется правильный ритм и число сокращений не превышает 250 — 360.
Появление фибрилляции желудочков провоцируют:
- пороки сердца;
- операция Мастарда;
- дефект межпредсердной перегородки;
- тетрада Фалло;
- кардиомиопатии;
- тиреотоксикоз.
Трепетание предсердий в подавляющем большинстве случаев возникает вследствие органических поражений сердца.
Мерцательная аритмия в детском возрасте встречается редко, однако без медицинской помощи может привести к внезапной смерти.
Диагностика
При обнаружении симптомов тахикардии посетите педиатра. Врач осмотрит ребёнка и при необходимости направит к кардиологу. Для установления диагноза проводят обследование, включающее:
- электрокардиографию (ЭКГ). Замеры делают детям, начиная с самого раннего возраста. ЭКГ позволяет зафиксировать частоту и ритмичность биения сердечной мышцы. В некоторых случаях требуется длительное измерение — суточный мониторинг ЭКГ по Холтеру;
- эхокардиографию (ЭхоКГ) или УЗИ сердца. Выясняют наличие пороков, сбоев в работе мышцы, клапанах и других болезней;
- электрофизиологические методы, позволяющие определить, как проходят импульсы в сердце;
- анализ крови для исключения болезней, схожих по симптомам (анемия, лейкемия);
- электроэнцефалографию (ЭЭГ) головного мозга для выявления заболеваний крови и нарушений центральной нервной системы.
Лечение
Лечение тахикардии зависит от первопричины болезни. Кардиолог может направить к другому врачу, если источник сбоев кроется не в заболевании сердца. В случае поражений сердечной мышцы назначают упражнения, медикаменты или операцию.
Тахикардия может привести к стойким и необратимым нарушениям структуры сердца. Обратитесь к кардиологу, если заметили у малыша тревожные симптомы.
У плода
Причины возникновения тахикардии у плода при беременности:
- психическое и эмоциональное состояние матери;
- приём некоторых медикаментов;
- нарушения гормонального фона (гипертериоз);
- токсикоз и другие состояния, которые изменяют водно-электролитный баланс организма;
- несбалансированный рацион, вредные привычки (курение, употребление спиртного);
- болезни сердечно-сосудистой или дыхательной системы матери;
- кровопотери;
- внутриутробные инфекции;
- гипоксия;
- анемия;
- аномалии хромосом;
- ускоренный рост со сдавлением внутренних органов.
Наличие учащенного сердцебиения плода можно определить по имеющейся тахикардии у беременной.
При обнаружении сбоев женщину направляют на обследование ее сердечно-сосудистой системы (УЗИ) и на эхокардио- и радиографию плода.
Советуем к прочтению по теме сердечных болезней: лечение гемангиомы у новорождённых.
У детей разного возраста
Тахикардия имеет свои особенности для каждого возраста.
- Новорождённые и груднички. Дети младше года не могут пожаловаться на дискомфорт в области сердца. Поэтому родителям необходимо внимательно следить за малышом и посетить врача при появлении тревожных симптомов. Тахикардия у новорождённых встречается часто из-за повышенного автоматизма синусового узла.
- Дети старше года. Наиболее часто приступы фиксируются в возрасте 4 — 5 и 7 — 8 лет. Малыш уже способен обозначить место, где болит, и пожаловаться маме или папе на плохое самочувствие. Приступы чаще всего связаны с эмоциональным или физическим перенапряжением, ОРВИ или другими болезнями.
- Подростки. У детей старше 10 лет тахикардия нередко связана с возрастными изменениями в организме.
Детская тахикардия появляется в норме при физических нагрузках. Однако учащённое сердцебиение может быть следствием болезней сердца или других систем организма. Заметив тревожные симптомы у ребёнка, обратитесь к врачу. Некоторые виды тахикардии приводят к летальному исходу. Лечение зависит от причины нарушения.