Гайморит у ребёнка (верхнечелюстной синусит) — диагноз звучит очень серьёзно и заставляет родителей переживать за своё чадо. У многих максиллит ассоциируется с хирургическим вмешательством (проколом челюсти). Но не стоит впадать в панику, если вовремя диагностировать заболевание и начать оптимальное лечение гайморита у детей, то до прокола не дойдёт!
Что такое гайморит
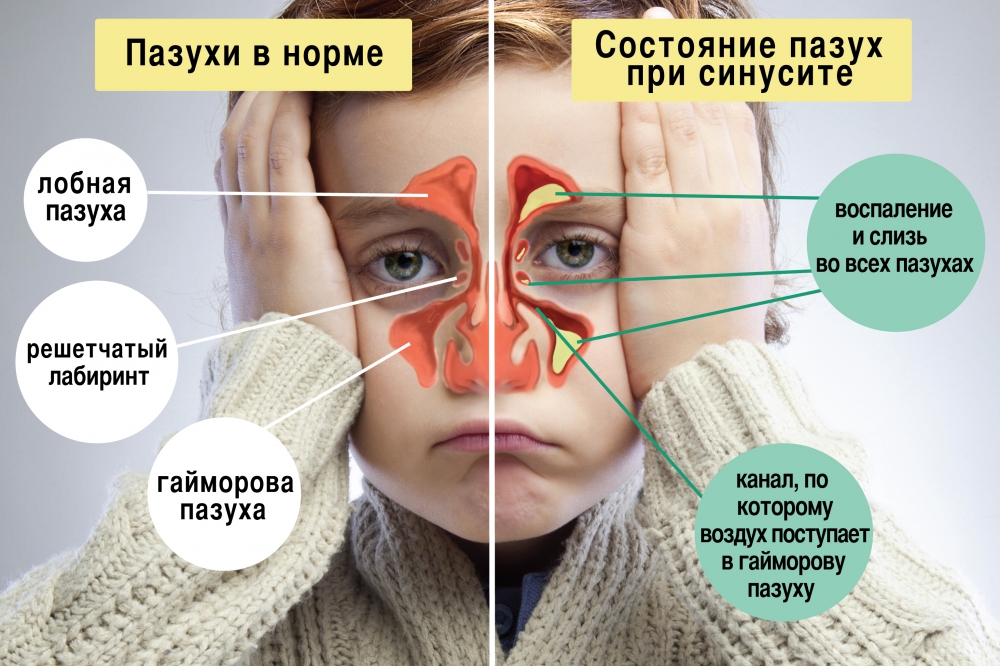
Гайморит – воспалительный процесс, локализующийся непосредственно в гайморовой пазухе. Заболевание способно возникнуть на фоне перенесения ОРВИ, гриппа, оно является частым осложнением множества воспалительных заболеваний верхних дыхательных путей. Спровоцировать появление максиллита способны бактерии и вирусы.
Не долеченный гайморит способен привести к осложнениям: развитию отита, пневмонии, менингита. Ребёнок способен тяжело переносить болезнь, из-за раздражительности, усталости, головных болей, провоцирующих скопление гноя в пазухах.
Чтобы исключить последствия гайморита необходимо своевременно выявить первоначальные признаки болезни, и назначить оптимальную терапию для ребёнка. А профилактика не допустит возникновения максиллита в дальнейшем.
Причины
Чаще, в детском возрасте гайморит проявляется после перенесённых заболеваний (вирусной, аллергической или инфекционной этиологии), и является неприятным осложнением.
Ребёнок способен заболеть гайморитом, если он перенёс одну из следующих болезней:
- длительный острый или аллергический ринит;
- грипп;
- ОРВИ;
- корь;
- скарлатина;
- стоматит, и другие болезни полости рта.
Крайне редко встречается летний гайморит, по причине пика перечисленных заболеваний, выпадающего на межсезонье и зиму.
Не занимайтесь самолечением! Детский организм больше подвержен атаке вирусов, иммунитет ещё не способен эффективно бороться с ними. Значит, следует раньше выявить причины гайморита у детей и побороть болезнь на начальных стадиях, не доводя до осложнений. Здесь поспособствует только врач-педиатр или лечащий ЛОР-врач.

Симптоматика
Как распознать гайморит? Лечение усложняется похожестью симптомов на ОРВИ. Так как в обоих случаях заболевание сопровождается насморком, отличить заболевание одно от другого способен только доктор.
Распознать и вылечить гайморит по следующим симптомам:
- Насморк (ринит). Продолжительность отхождения слизистых выделений из носа более 1 недели без улучшения состояния. Выделения густые, поэтому трудно выходят и доставляют ребёнку массу негативных ощущений. Цвет выделений: от жёлтого до бурого. Редко встречаются выделения с кровяными прожилками. Если выделения обладают неприятным запахом, значит, максиллит перешёл в гнойную форму.
- Нарушение обоняния. Ребёнок не способен различать запахи.
- Нос малыша заложен с двух сторон. У детей, как правило, бывает двухсторонний гайморит, при котором дыхание через нос либо полностью отсутствует, либо сильно затруднено.
- Увеличение температуры тела. Если максиллит возникает на фоне болезни ОРВИ, как осложнение заболевания, на 4-7 день после начала появления первых симптомов, температура тела способна повыситься до 37,5 градусов и более. Даже если у ребёнка изначально температура не поднялась, то она способна подняться из-за воспаления гайморовых пазух. Также, если изначально температура тела поднималась при заболевании ОРВИ, но нормализовалась, при гайморите она снова поднимется (примерно на 4-7 день), и будет сигнализировать о вторичном заболевании: бактериальной инфекции.
- Тупая, ноющая боль, проявление которой нарастает при наклоне головы вперёд. Малыш способен сказать об этой боли, до 3 лет у детей гайморита не находят, а в трёхлетнем возрасте дети уже описывают своё состояние в виде жалоб на самочувствие. Он опишет собственное состояние и легко объяснит, что область вокруг его носика болит, пульсирует. Возможно, ребёнок пожалуется на боль в глазах, не упустите сигналы из виду, обратитесь к врачу вовремя. Новорожденный, и ребёнок в 1 годик, не могут заболеть гайморитом! Если ребёнок достиг возраста 3-х лет, но ещё не способен хорошо разговаривать (по каким-либо причинам), то родитель обязан сам проверить симптомы гайморита. Нужно надавить малышу на область в середине щёк, это место ещё называют «собачьими ямками», если ребёнок здоров, то это не доставит ему никакого дискомфорта, а если болен, то у него возникнут болевые ощущения и он заплачет. Если малыш болен гайморитом, то его общее состояние будет вялым, он способен жаловаться на головную боль. Его постоянно будет клонить в сон, а заставить ребёнка есть, играть или заниматься будет очень сложно.
- Ощущения заложенных ушей. У детей, ЛОР-органы располагаются рядом друг с другом, и формируются до конца в процессе взросления. Воспаление «Гайморит» способно перейти на среднее ухо, тем самым вызвать отит.
Данные симптомы гайморита у подростков, выявить гораздо проще, нежели у малышей.
В каком возрасте возникает
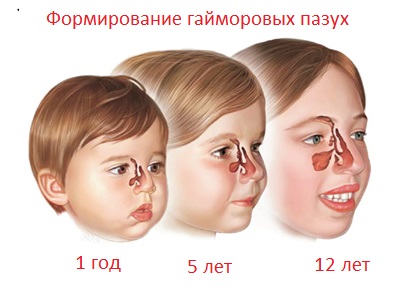
С какого возраста обнаруживают максиллит? В трёхмесячном возрасте у ребёнка ещё не до конца сформированы гайморовы пазухи, они очень маленькие, их дальнейшее развитие происходит по достижении ребёнком 4-6 лет. Именно по этой причине грудничок не заболеет максиллитом.
Примерный возраст, когда у ребёнка замечают максиллит приходится на период достижения малышом 3-х летнего возраста.
Гайморовы пазухи формируются окончательно в период достижения человеком возраста от 16 до 20 лет, это зависит от индивидуальных особенностей конкретного организма.
Из-за анатомических свойств строения носа ребята дошкольного и младшего школьного возраста часто болеют ОРВИ. Это происходит, потому что воздух, который попадает в детский нос из-за кратковременного пути, недостаточно прогревается и, как правило, он плохо увлажнён. По этим причинам апогей заболеваемости гайморитом совпадает с возрастом детей от шести до семи лет.
Классификация
Гайморит или как его ещё называют – максиллит, классифицируется исходя из нескольких подходов. Наиболее общий из них базируется из уровня выраженности клинических показателей и продолжительности заболевания. Согласно этим аспектам гаймориты делятся на острые и хронические.
Этиологическая
Эта классификация отталкивается от причины формирования воспаления.
Различают следующие виды:
- бактериальный (самый распространённый вид максиллита);
- вирусный;
- аллергический;
- грибковый;
- лекарственный;
- вазомоторный;
- посттравматический.
В инфекционную группу входят: вирусный, грибковый, и бактериальный гаймориты.
Морфологическая
Такая классификация, базируется на характере модификации слизистых пазух.
Максиллит делится на:
- экссудативный (гнойный, катаральный), главный симптом – выделения из носа;
- продуктивный (атрофический, гиперпластический, полипозный), симптом – нарушение носового дыхания вследствие изменения слизистых.
- Катаральный гайморит. Проявляется в следующих симптомах: гиперемия (переполнение) слизистых, отёчность, затруднённый отток выделений. Протекает остро и доставляет существенные неудобства.
- Гнойный гайморит. Формируется при бактериальной этиологии. Бывает вторичным, если первоначально имел асептический характер, однако, из-за застоя слизи есть риск возникновения бактериального гайморита. Протекает он остро, но бывает случаи и хронических форм.
- Гиперпластический максиллит образуется из-за продолжительного воспаления, в результате которого слизистая утолщается. Возникает только вследствие хронического гайморита. Дыхание затруднено постоянно, даже если отёк отсутствует.
- Полипозный. При таком гайморите слизь образовывается в виде множества полипов. Возникает не мгновенно, а формируется в течение нескольких лет. Имеет хронический характер.
- Атрофический. Протекает в хронической форме. Возникает из-за атрофии слизистых желез. Выделения при этом небольшие, чаще всего имеют неприятный запах.
- Существует также односторонний (правосторонний и левосторонний) и двусторонний гайморит у ребёнка.
Последствия
Гайморит — коварное заболевание. Несвоевременное обращение к врачу и самолечение могут привести к серьёзным осложнениям:
- Внутричерепные боли. Возникают крайне редко, но существуют риски их появления. Крайне опасны такие последствия для малышей, они могут привести к летальному исходу. К таким воспалениям относятся: гнойный менингит (читать о симптомах менингита), абсцесс мозга, и др.
- Глаза. Делятся на гнойные и не гнойные. К первым относятся: абсцесс век, гнойное расплавление клетчатки орбиты. К не гнойным относятся: ограничение подвижности глаз, отёк конъюнктивы, экзофтальм (смещение глаз вперёд и в сторону), воспаление глазного нерва.
- Воспаления костной ткани. Считается одним из опаснейших осложнений заболевания, как для детей, так и для взрослых. Поражает костные ткани черепа, но воспалительный процесс охватывает и оболочки мозга.
- Органы дыхания. Бронхит, ангина, воспаление лёгких. При несвоевременном лечении существует опасность остановки дыхания во сне.
- Сердце и сосуды. Тромбоз вен глазницы, миокардит, и др.
- Воспаление тройничного нерва. Симптомы: боль в висках, затылке и глазницах; насморк; слезотечение; покраснения в уголках глаз и щёк.
- Уши. Отит, евстахиит.
- Пищеварительная система. Слизь (гнойные выделения), вследствие стекания по стенкам гортани оказывается в пищеводе и желудке. Это чревато воспалением органов ЖКТ.
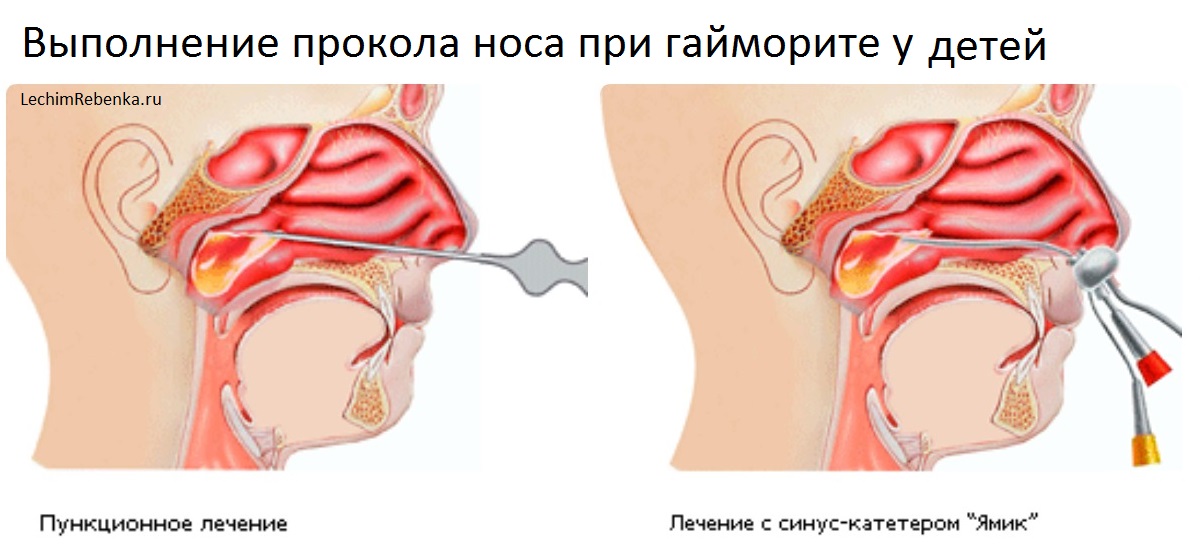
- После прокола гайморовых пазух. Возможны кровотечения из носа, это связанно с травмированием сосудов. Угроза состоит в том, что существует риск занесения инфекции в кровоток из-за близкого расположения мозга. Наиболее тяжкие осложнения после прокола гайморита связаны с попаданием воздуха вместе с гноем в кровяное русло. Также существует риск закупорки кровеносного сосуда воздухом, вследствие у больного ухудшается зрение, вплоть до полной слепоты, есть риск летального исхода.
Диагностика
Если были обнаружены первые признаки гайморита у детей, необходимо незамедлительно обратиться к врачу. Осуществление медицинских манипуляций в бытовых условиях не дадут результатов и являются недопустимыми! Только врач быстро поставит правильный диагноз, выявит симптомы и назначит лечение. Используя в своём арсенале медицинские зеркала, он обнаружит гной в носовых ходах. При затруднённом обследовании, доктор выдаст больному направление в:
- рентген кабинет (для получения снимка);
- кабинет УЗИ (для УЗИ эндоскопии);
- лабораторию, для диагностического забора материала путём прокола пазух (для детей старше шести лет).
Лечение
Каждый родитель, сталкивающийся с этим заболеванием, задаётся вопросом: «Как лечить гайморит у детей?». В случае если возникли подозрения, не стоит лечить его в домашних условиях. Существует риск осложнений и перехода болезни в хроническую форму.
Если появились любые симптомы гайморита у детей необходимо обратиться за консультацией к специалисту. ЛОР-врач определит причины возникновения заболевания, проведёт обследование и назначит оптимальное лечение.
Чем лечить гайморит? Среди прописанных препаратов обязательно будут присутствовать:
- Сосудосуживающие средства.
- Антибиотик.
- Жаропонижающее и обезболивающее средства.
Также, могут быть назначены физиопроцедуры.
Домашняя терапия
Многих родителей беспокоит вопрос: «Как лечить гайморит в домашних условиях?». Лечение дома реально только после посещения специалиста. После прописанного лечения амбулаторно, его продолжительность составит 1-2 недели. Если сразу обратиться к врачу после появления первых симптомов, то риск осложнений сводится к нулю. Максиллит на начальном этапе лечится намного проще, чем в запущенном состоянии. Если уже имеется хронический гайморит, то родители должны быть более внимательны к обыкновенному насморку и простуде у ребёнка.
Народными средствами
Народная медицина имеет в своём арсенале большое количество средств и приёмов для лечения гайморита, которые служат дополнением к традиционной терапии.
К народным средствам относятся:
- Промывание носа. Является самым простым способом облегчения состояния больного ребёнка. Обычно используется солевой раствор, морская вода, а также травяные отвары.
Способ промывки: ввести небольшое количество приготовленного раствора или отвара в одну из ноздрей, вывести из другой ноздри при помощи аспиратора, при этом зажать свободную ноздрю подушечкой пальца. Важно соблюдать регулярность.
Рецепт отвара: 30 гр. одной из трав (мяты, эвкалипта, ромашки, или календулы) или их смеси, поместить в двухсотграммовую ёмкость и залить кипятком. Поставить на водяную баню и дать закипеть. После чего снять с огня, процедить и долить очищенную кипяченую воду до объёма 1 литра.
- Ингаляции. Среди трав, используемых для ингаляций, лучше выбирать имеющие противовоспалительный и бактерицидный эффект, к примеру, ромашка, эвкалипт, шалфей, зверобой.
Рецепт: приготовить смесь трав в количестве 30 гр. залить 250 мл. кипятка, рекомендуется добавить несколько капель настойки прополиса или эфирного масла эвкалипта. Ребёнку нужно подышать носом над приготовленным отваром приблизительно 10 минут, укрыв его плотной тканью. Во избежание ожогов, следует соблюдать технику безопасности.
- Капли для носа из натуральных ингредиентов. В народной медицине существует несколько рецептов приготовления капель для лечения гайморита:
- Отожмите сок моркови или свеклы. С помощью пипетки закапайте капельки в нос малышу от двух до трёх раз в день. Нужно использовать свежевыжатый сок.
- 1 ст. л. зелёного листового чая заварить в двухстах гр. кипятка. Процедить через марлю сложенную в 4 раза. После охлаждения до комнатной температуры следует закапывать по три капли в каждый носовой проход.
- Отжать сок алоэ, процедить через марлю, и добавить к нему мёд, в равных частях. Закапывать по 3 капельки в каждый носовой проход 3 раза в день.
- Прогревания. В народной медицине прогревание делается очень просто, с помощью варёных яиц. Их следует приложить к носу до остывания.
Такой способ разрешён только в начальном этапе заболевания. Если имеется отёк или гной, то данный метод лечения противопоказан, способен привести к усугублению болезни.
- Мазь из прополиса. Данный способ лечения гайморита является самым безвредным и обладает противовоспалительным действием.
Применение: приготовить небольшие ватные жгуты или тампоны, смазать их мазью прополиса и вставить в носовые проходы на 5 минут. Повторять процедуру 2 раза в день до улучшения состояния.
Профилактика
Избежать гайморита реально с помощью комплекса оздоровительных мероприятий:
- здоровое, сбалансированное витаминами и микроэлементами питание;
- употребление витаминных комплексов в период массовых заболеваний;
- закаливание;
- выполнение ежедневной зарядки по утрам;
- своевременное лечение зубов;
- своевременное лечение таких недугов как: ОРВИ, ринит, грипп, бактериальные инфекции, и т.д.
Памятка от нашего доктора
- Если появились первые признаки гайморита у подростков или у малышей (3, 4, 5 лет), необходимо обращение к специалисту: ЛОР-врачу, или к педиатру, только они знают, как определить гайморит. Если симптомы обнаружены ночью, можно вызвать скорую помощь, которая при малейших признаках заболевания отправит ребёнка с мамой в больницу для определения диагноза.
- Чем раньше выявить болезнь, тем раньше начинается необходимое лечение. Этим родители обезопасят своего ребёнка от дальнейших осложнений!
- Самолечение приводит к ухудшению состояния малыша, любые лекарственные препараты, или средства народной медицины должны согласовываться с лечащим врачом.
- Родители, у которых имеются дети с диагнозом: «Хронический гайморит», должны быть крайне бдительны и следить за любыми проявлениями синуситов.