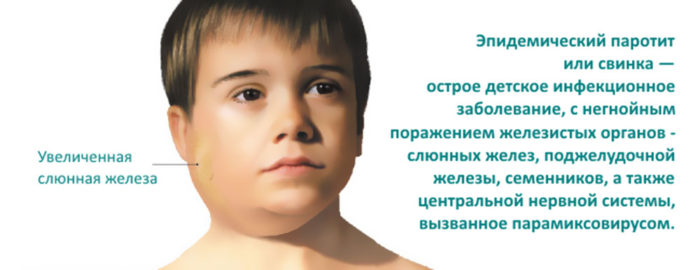
Эпидемический паротит у детей — вирусная респираторная патология, именуемая в народе свинкой или заушницей, при которой происходит интоксикация всего организма. Она может поражать не только слюнные железы, но и околоушные, половые и другие. Данное заболевание не является смертельным, но без лечения оно способно спровоцировать ряд осложнений. Болезнь называют детской, чаще всего заражаются малыши в возрасте от 5 до 8 лет, в зоне риска находятся дети 3 — 15 лет. Однако взрослым недооценивать вирус не стоит, поскольку иногда его могут «подцепить» и они.
Благодаря прививанию крох в раннем возрасте последствий в большинстве случаев удается избежать.
Возбудитель
Вирус семейства Paramyxovirus, попадает в организм человека воздушно-капельным путем. Чаще всего от его воздействия страдают слюнные железы. Иногда наблюдается воспаление и других органов эндокринной системы и даже ЦНС.
Данная инфекция устойчива к внешней среде, и чтобы ее деактивировать, следует воспользоваться раствором формалина (2%) или лизола (1%). Иначе, при температуре 20 °C, она представляет опасность несколько дней, а при низшей длительность её жизни удлиняется до полугода.
Причины заражения
Возможно распространение паротитного возбудителя от больного ребенка или носителя вируса. Когда он разговаривает, а также при кашле и чихании микрочастички слюны попадают в воздух. Очутившись в дыхательных путях здоровых детей, вирус начинает размножаться. Затем проникает в кровь и распространяется по всему организму. Так начинается инкубационный период, который длится от 14 до 25 суток. После, проявляются первые признаки свинки. Незамедлительно следует заняться ее лечением.
Кроме инфекционного паротита, бывает и неинфекционный. Он появляется у ребенка из-за присутствия иных патологий. И чаще всего проблемы, его провоцирующие, находятся во рту. Например, стоматит, гингивит, а в некоторых случаях и кариес, способные привести к воспалению околоушной слюнной железы. Отек присутствует, но боли нет. Самыми восприимчивыми к неэпидемическому паротиту считаются дети 5 — 10 лет.
Кто с большей вероятностью склонен к заражению?
Есть ряд факторов, способствующих заболеваемости.
- Возраст от 3 до 15 лет. Дети наиболее подвержены детским недугам. Статистика свидетельствует, что мальчики более подвержены заражению, чем девочки.
- Отсутствие у ребенка прививок против паротитного возбудителя.
- Нарушение карантинного режима.
- Ослабление иммунитета.
Симптомы
Начальные симптомы паротита у детей такие, как и у простуды.
- Высокая температура тела. Она способна держаться до 10 дней.
- Присутствуют боли в мышцах и суставах.
Могут иметь место и дополнительные симптомы свинки у детей:
- сухость во рту;
- головная боль;
- озноб;
- отсутствие аппетита;
- повышенное потоотделение;
- бессонница;
- общее недомогание.
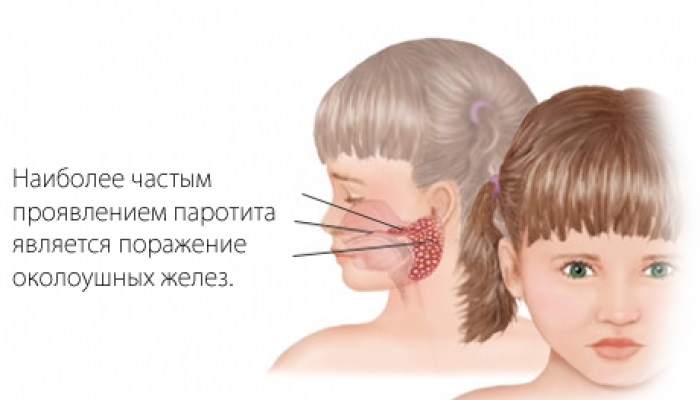
Затем уже проявляются выраженные признаки заушницы — возникает отек слюнных желез, а шея делается толстой, похожей на шею свиньи. При этом детям больно разговаривать, жевать, поворачивать голову. Отечность бывает одно- и двухсторонней. В первом случае голова малыша наклонена в сторону пораженной железы, а во втором она втянута в плечи.
После лечения, через 8 — 10 суток здоровье больного ребенка улучшается.
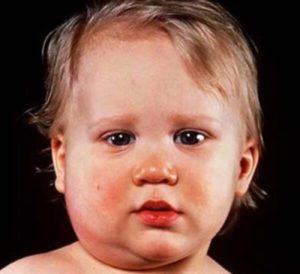 С начала заболевания у малыша будет наблюдаться повышенная температура. После ее нормализации повторное увеличение свидетельствует о наличии вторичной бактериальной инфекции. Здесь родители должны незамедлительно обратиться к врачу.
С начала заболевания у малыша будет наблюдаться повышенная температура. После ее нормализации повторное увеличение свидетельствует о наличии вторичной бактериальной инфекции. Здесь родители должны незамедлительно обратиться к врачу.
Помимо обычной свинки, бывает и хроническое воспаление слюнных желез, можно назвать его неспецифическим паренхиматозным паротитом. Данный недуг носит неэпидемический характер, человек болеет долго, и есть периоды обострений. В таких случаях слюнная железа уплотняется, возникают болезненные ощущения и интоксикация. При паренхиматозном паротите повторения недуга случаются через 2-3 месяца.
Классификация форм патологии
Бывает типичный и атипичный вариант протекания свинки:
- Типичный. Заболевание проявляется характерными признаками.
- Атипичный. Симптоматика мало заметна или отсутствует вовсе.
Разделяют недуг по интенсивности:
- Легкая степень. Нарушается функция только слюнных желез. Озноб и повышенная температура держатся недолго.
- Средней тяжести. Повреждаются и другие железистые органы. Возникают общее недомогание, лихорадка, нарушение аппетита и сна.
- Тяжелая степень. Патология поражает много железистых органов, и даже центральную нервную систему. Возможно развитие менингита или других необратимых последствий.
Осложнения
Самые частые проявления действий паротитного возбудителя, когда он вызывает только воспаление слюнных желез, особой опасности не представляет.
Мальчики болеют чаще девочек, а для подростков мужского пола, угроза особенно опасна. Ведь патология способна в некоторых случаях закончиться воспалением яичек. В результате возможно бесплодие. Если подросток раньше заушницей не переболел, ему следует пройти иммунизацию, чтобы не подвергаться такой опасности.
Иногда развиваются такие осложнения:
- Панкреатит. Бывает, при заражении заушницей он дает о себе знать. Паротитный панкреатит возникает через 5 — 9 дней от начала недуга. Диагностируют его по повышению в крови уровня амилазы. Начало осложнения ощущается болью подложечной области, в подреберьях. Возникают тошнота и рвота, в животе чувствуются вздутие и болезненность, температура тела растет вверх. Обычно уже через 10 суток симптомы угасают, и самочувствие ребенка улучшается. Работа поджелудочной восстанавливается только примерно через месяц.
- Сахарный диабет. Из-за панкреатита, в связи с нарушениями функции поджелудочной, возникают проблемы с выработкой органом инсулина. Влечет за собой развитие диабета 1 типа.
- Орхит. Причиной часто служит свинка у подростков-мальчиков, не получивших вовремя прививок против свинки. Поражаются яички, что приводит к нарушению их функций. Иногда влечет за собой мужское бесплодие, вплоть до атрофии яичек. Они воспаляются после попадания вируса на эпителий семенных канальцев. Повышенное давление внутри органа приводит к нарушению микроциркуляции крови и функции яичек. Возникает болевой синдром в паху, повышается температура, болит голова. Яички увеличиваются в размерах и делаются плотнее обычного, мошонка имеет красноватые сосуды, даже бывает с синеватым оттенком. Процесс длится до 7 суток, после, припухлость проходит. Через месяц-второй яички уменьшаются и делаются мягкими. Инфекция способна дать осложнение как на одно яичко, так и на два.
- Оофорит. Впоследствии заражения заушницей подростки-девочки могут иметь воспаление яичников. Но, к счастью, к бесплодию оно не приводит.
- Менингит. Его признаки — головные боли и многократная рвота, вялость или, наоборот, судороги, а также бредовые состояния. Точный диагноз можно поставить только по результатам спинномозговой пункции. Улучшение наступает через 7 — 10 дней, а иногда процесс болезни бывает затяжным, тогда присутствует снижение памяти, чувствуются повышенная утомляемость и головные боли.
- Тиреоидит. От него страдает и воспаляется щитовидка. Впоследствии бывает нарушение функционирования детской иммунной системы.
- Артрит. Поражает суставы.
- Лабиринит. Создает отечность в ушной раковине и способен поражать слуховой нерв. Симптомы со временем исчезают. Иногда в результате бывает глухота.
Следует оберегать от контактов с больными женщин в положении, так как первые три месяца беременности — период, когда будущие мамы должны быть крайне осторожны. Потому что после заражения может произойти выкидыш или замирание плода. На более позднем сроке патология способна вызвать у младенца гемолитическую желтуху.
Диагностика
Когда свинка у детей протекает по типичному сценарию, то диагностировать её несложно, ведь симптомы видны визуально. Врач определяет недуг на основании осмотра ребенка, его жалоб. Большое значение имеет анамнез, ведь данный недуг относится к разряду эпидемического. Отслеживаются случаи заболевания в детском саду, школе, семье.
Иногда могут быть атипичные варианты заушницы, тогда диагностирование будет усложнено. Специалисты проводят исследование слюны и крови, чтобы начать своевременное лечение. При подтверждении диагноза обнаруживаются антитела класса IgM. Таким образом выявляют паротит при стертой симптоматике.
Позже, после выздоровления, в крови появляются антитела класса IgG, они присутствуют много лет. Второй раз вирус для переболевших детей не страшен.
К каким врачам обращаться за помощью?
Поскольку речь о вирусе. то лечением детей занимается инфекционист. Когда возникают какие-либо осложнения, следует обращаться к тому врачу, который лечит определенную систему органов: отоларингологу, эндокринологу, ревматологу, невропатологу.
Специалист, если возникнет потребность, может назначить дополнительную диагностику, например, МРТ головного мозга или ультразвуковое исследование сердца.

Лечение
Лечения, которое бы эффективно действовало при данном вирусе, нет. Детский организм должен сам выработать антитела, чтобы выйти победителем из этой борьбы. Врачи стараются помочь больному ребенку преодолеть симптомы недуга, чтобы он меньше страдал. Также очень важно уберечь малыша от разных осложнений.
Во избежание поражения мозга используются лекарства, улучшающие обмен веществ и кровоток. Антибиотиками проводят лечение вторичной бактериальной инфекции, если она сопутствует недугу. Часто дают во время свинки противовирусные лекарства, иммуностимуляторы, иммуномодуляторы.
Чтобы избавиться от патологии, применяют:
Медикаментозное
Используют:
- Нестероидные противовоспалительные лекарства при неосложненных формах паротита. Они понижают температуру, уменьшают отеки.
- Кортикостероиды. Имеют более выраженное противовоспалительное действие, но угнетают иммунитет при осложнениях (орхите).
- Ферменты. Помогают более качественному перевариванию пищи. Используют при панкреатите.
- Противоаллергические медикаменты. Уменьшают воспаление больных органов, идут в дополнение к другим препаратам.
- Анальгетики. При необходимости назначаются в связи с болевым синдромом.
Диета
Чтобы предотвратить развитие панкреатита, еда должна быть приготовлена соответственно требованиям врача. Пищу желательно давать жидкую, хорошо измельченную. Есть три категории продуктов:
- Рекомендуемая пища: нежирное мясо и рыба (отварные), свежие фрукты и овощи, молокопродукты нежирные, каши, мед, кондитерские изделия.
- Употреблять с осторожностью: колбасу, омлет, сыры, сливочное масло.
- Запрещенные продукты: свежий хлеб, бобовые, острые пряности, консервы и копчености, чеснок и лук, шоколад.
Правила
Следует придерживаться таких рекомендаций по уходу за малышом:
- Соблюдать постельный режим.
- Держать в чистоте полость рта.
- Употреблять много теплого питья.
- Делать повязки на горло и масляные компрессы.
- Полоскать рот раствором соды или марганцовки.
- Следить, чтобы питание было диетическим.
Лечить необходимо, пока все симптомы не исчезнут.
Госпитализация
Госпитализация показана детям до 2 лет, а также нуждаются в стационарном лечении дети при тяжелом протекании болезни. При возникновении осложнения в больнице лечат пострадавший орган. После выздоровления некоторое время следует наблюдаться у соответствующего специалиста. Если был орхит — у эндокринолога, панкреатит — у гастроэнтеролога и т. д.
Профилактические меры
Самым первым и эффективным методом профилактики является иммунизация детей. Есть несколько разновидностей вакцин, но действуют они по единому принципу. В организм детей поступают антигены, и он создает против них антитела.
Наиболее часто применяют для иммунизации комбинированные вакцины. Они работают против паротита, краснухи и кори. Прививка делается ребенку в 1 год, а ревакцинация — в 6 лет. Реакция на вакцину положительная, она хорошо переносится, и противопоказаний к ее применению нет.
Есть еще неспецифическая профилактика:
- Изоляция заболевших детей.
- Дезинфекция предметов пользования и игрушек.
- Проветривание комнат.
- Обязательный масочный режим.
- Укрепление иммунной системы.
Паротит — одна из детских инфекционных патологий, которая вызывает поражение слюнных желез. Начало болезни напоминает обычную простуду, затем появляются отек и боль в районе ушей и шеи. «Правильную» заушницу диагностировать легко, ведь все признаки «на лицо». Поскольку организм ребенка сам вырабатывает антитела, которые побеждают вирус, то лечат беспокоящие симптомы.


